
Neumonía Adquirida en la Comunidad. Manejo Ambulatorio
El equipo PROA-EH ha elaborado un documento de consenso para el manejo ambulatoria de la Neumonía Adquirida en la Comunidad (NAC) de acuerdo a las últimas recomendaciones existentes.
En este documento está recogido
-Etiología más frecuente en este medio. Aunque en el 40-60% de los casos no se consigue aislar (identificar) el patógeno. Bacteriana: Streptococcus pneumoniae (14-36%), Mycoplasma pneumoniae (16- 33%), Chlamydophila pneumoniae (12-37%), Haemophilus influenzae (1-14%), Legionella spp (2%). Vírica: 15-33%.
-Criterios de diagnóstico. En AP, el diagnóstico se basa en criterios clínicos y radiológicos. No precisa de estudios microbiológicos (ver documento).
-Valoración pronóstica que permitirá establecer el ámbito más adecuado para el manejo del paciente.
-Tratamiento de elección de acuerdo a la edad del paciente y la presencia o ausencia de enfermedad crónica subyacente. Tratamiento alternativo y duración recomendada.
En pacientes de <65 años sin enfermedad crónica subyacente el antibiótico de elección es amoxicilina (1g cada 8 horas), asociando azitromicina (500 mg cada 24 horas) en caso de sospecha por gérmenes atípicos.
Pacientes >65 años o con enfermedad crónica el antibiótico de elección es amoxicilina/clavulánico (875mg/125 mg cada 8 horas)
-Medidas no farmacológicas.
-Medidas preventivas.
-Criterios de derivación.
Esta disponible en el siguiente enlace:
Etiquetado Productos Sanitarios
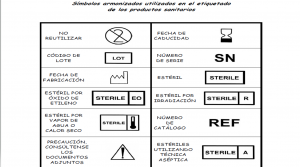
Los productos sanitarios deben ofrecer a pacientes, usuarios y otras personas un nivel de protección elevado y alcanzar las prestaciones que les haya asignado el fabricante.
Estos productos deben utilizarse en las condiciones y según las finalidades previstas por el fabricante, para lo cual deben comprobarse los símbolos que acompañan a su etiquetado.
Para más información haz click en el siguiente enlace:
https://www.aemps.gob.es/informa/notasInformativas/2010/docs/etiquetadoPS.pdf
Bacteriemia por Bacilos Gram Negativos Multirresistentes. Revisión
Las infecciones por bacterias gramnegativas multirresistentes (BGN-MR) son un grave problema de salud ocasionando aumento de mortalidad en los pacientes. En los últimos años está aumentando de manera progresiva la incidencia de enterobacterias MR, Pseudomonas aeruginosa-MR y Acinetobacter baumannii-MR.
En nuestra OSI el porcentaje de cepas de portadoras de β-lactamasas de espectro extendido (BLEE) es del 19% (K. pneumoniae BLEE 13% y E. coli BLEE 6%) y en cuanto a las cepas productoras de carbapenemasas, los porcentajes todavía son despreciables.
Entre los factores de riesgo asociados a infecciones por bacterias MR, destacan:
- Utilización previa de cefalosporinas de amplio espectro o carbapenems.
- Presencia de comorbilidades: edad avanzada, diabetes, malignidad...
- Afectación del sistema inmune: trasplante de órganos, enfermedad grave, estado funcional deficitario/fragilidad.
- Ventilación mecánica invasiva (VMI), uso de catéteres venosos, sondaje urinario.
- Colonización previa por estos gérmenes.
Es fundamental establecer una adecuada sospecha clínica, una correcta recogida de muestras para estudio microbiológico, y poner el caso en conocimiento del especialista en Infecciosas para optimizar el manejo terapéutico.
TRATAMIENTO:
Tratamiento empírico:
En caso de portadoras de BLEE:
Carbapenem (Ertapenem en ausencia de shock séptico y si no hay sospecha de Pseudomonas).
En caso de portadoras de Carbapenemasas:
Meropenem a dosis altas y con perfusión extendida asociado a aminoglucósido o colistina. CONSULTAR CON MEDICINA PREVENTIVA PORQUE PRECISAN TAMBIÉN DE MEDIDAS DE AISLAMIENTO DE CONTACTO.
Tratamiento dirigido
Consultar con facultativo de Enfermedades Infecciosas.
En función del resultado del antibiograma, del germen y su mecanismo de resistencia y disponibilidad en la Guía Farmacoterapéutica del Hospital.
Autora: Silvia García (Medicina Interna, Sección Enfermedades Infecciosas)
Para consultas, sugerencias y aportaciones dirigiros a:

e-mail:PROAberriak.osibs@osakidetza.eus
Consejo de Redacción: Jaione Bilbao, Ainhoa Zuriñe Sanjuan, Esmeralda Santana,Jon Ugalde.